Artículo publicado en la revista Alimente el 03/09/2018 y escrito con la colaboración de la Dra Silvia Gómez Senent, gastroenteróloga en el Hospital Universitario La Paz de Madrid y responsable de la Unidad de Salud Intestinal de la Clínica Dr. Durántez.
La permeabilidad intestinal aumentada o leaky gut syndrome (síndrome del intestino agujereado), es una condición cuyo interés ha crecido exponencialmente a lo largo de los últimos años, fundamentalmente por la conjunción del fuerte ritmo de vida asociado al estrés, junto con la ingesta de alimentos que contienen metales pesados, antibióticos, conservantes, colorantes… que inflaman la pared intestinal y la hacen permeable.
Estas sustancias tóxicas pueden pasar al torrente sanguíneo, en condiciones de una pared intestinal dañada, afectando a los sistemas hormonal, inmunitario, nervioso, respiratorio o reproductivo y causando síntomas como migrañas, artritis, fatiga, hinchazón abdominal, diarrea, lesiones cutáneas, infecciones urinarias y vaginales de repetición, entre otras.
Cada vez vemos más pacientes que aquejan este tipo de síntomas, a menudo sin un diagnóstico claro y que los relacionan con la alimentación.
Las fronteras de los seres humanos con el mundo exterior son básicamente dos; la piel y el intestino. Cuantitativamente la piel tiene una superficie de unos 2 m2 , mientras que si estiramos o planchamos las vellosidades que tienen las células intestinales en su superficie, nuestro intestino llega a tener una sorprendente superficie de entre 400m2 y 600 m2. De modo que la frontera intestinal de nuestro cuerpo con el exterior es entre 200 y 300 veces mayor que la frontera de la piel.
Pero, además, a diferencia de la piel que tiene varios estratos celulares y cierto grosor, la barrera intestinal está compuesta por una sola capa de células, similar al empedrado de una antigua carretera, cuyo grosor no es mayor que una loncha de un papel de fumar fileteado en veinte lonchas. Esta monocapa está recubierta por una capa de moco, con dos estratos diferenciados, donde se encuentran la flora intestinal (microbiota) y las inmunoglobulinas del tipo Ig A, que tienen un papel de defensa.
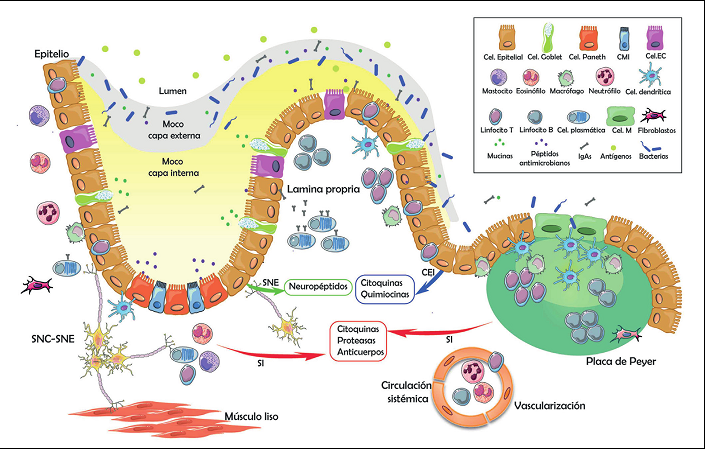
La barrera intestinal regula de forma selectiva el paso de sustancias entre el interior del intestino (la luz intestinal) y el torrente sanguíneo. Este transporte a través de la barrera intestinal se puede hacer de dos maneras; cruzando a través de las células intestinales (enterocitos), ruta transcelular, o pasando entre dos células adyacentes, ruta paracelular.
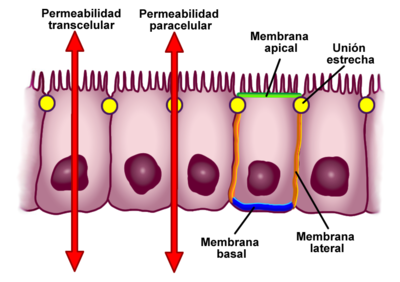
Los enterocitos son las células más abundantes de la monocapa intestinal y principalmente, se encargan de la absorción de los nutrientes y de la secreción de agua y cloro a la luz intestinal. El epitelio intestinal tiene además de su función de absorción, la de rechazar sustancias que podrían ser dañinas para nuestro organismo.
Los enterocitos están unidos unos con otros gracias a las uniones intercelulares, que son unas proteínas dinámicas que pueden abrir o cerrar el paso de la ruta paracelular y evitan que se cuelen moléculas “grandes” de más de 50 Å (angström), algo así como 5 millonésimas partes de un milímetro. El transporte entre esas células es lo que se conoce como permeabilidad intestinal.
Pero qué pasa si hay un aumento de permeabilidad intestinal o un síndrome de intestino agujereado.
Cuando se ha producido una alteración en la pared del intestino y aumenta a permeabilidad, entran sustancias en la sangre que no deberían pasar, y dependiendo de qué tipo de sustancias sean, las consecuencias serán distintas. Si son sustancias tóxicas se pueden desencadenar enfermedades inflamatorias digestivas, autoinmunes, alergias e intolerancias alimentarias. Si lo que pasa a través de la barrera intestinal son bacterias, hongos u otros microorganismos, seremos más susceptibles a desarrollar enfermedades infecciosas, situación que se complica si además la persona tiene un sistema inmune deficitario, pudiendo llegar a ser estas infecciones muy graves.
Las causas del aumento de permeabilidad intestinal son variadas
Pueden ser de origen extradigestivo; estrés, una patología dermatológica (dermatitis atópica), enfermedades reumatológicas (artritis reumatoide, espondilitis anquilosante), tumores… Y también pueden ser de origen digestivo por una lesión directa de la estructura de la pared intestinal producida por enfermedades como la celiaquía, la enfermedad de Crohn, una pancreatitis aguda o una cirrosis hepática, por medicamentos, como los antiinflamatorios, el ácido acetilsalicílico, antibióticos, antivirales, quimioterapia, radioterapia o por agentes adversos como el tabaco, el alcohol, los metales pesados, sustancias tensoactivas alimentarias…
En muchas ocasiones la disbiosis o desequilibrio de la microbiota intestinal puede ser a la vez causa y efecto de daños en la barrera del intestino, por lo que a veces los síntomas de una disbiosis y de una permeabilidad intestinal alterada, son similares. Pero este es un tema para tratar en otro momento.
¿Qué podemos hacer para mejorar nuestra permeabilidad intestinal?
- Eliminar la causa que la produce (si la conocemos): disminuir el estrés, controlar la enfermedad digestiva de base, si la tenemos y mejorar la carencia de vitaminas B6 y de zinc, que están implicadas en la producción de prostaglandinas (efecto antiinflamatorio).
- Beber 1,5 litros de agua al día.
- Añadir a nuestra dieta probióticos naturales, como yogur de cabra o kéfir, o complementación probiótica (siempre asesorado por un especialista, ya que hay probióticos y prebióticos específicos para la mejora de la permeabilidad intestinal).
- Enriquecer nuestra dieta con alimentos que contengan vitamina B6: alitas de pollo, sardinas, espinacas, alubias… y zinc: chocolate negro, ostras, pipas de calabaza, cacahuetes.
- Evitar café, té o alcoholes detilados, así como aspirina, AINES, paracetamol.
- L- glutamina, es un aminoácido no esencial, es decir, que el organismo no puede sintetizarlo por sí mismo, aunque sí puede hacerlo en determinadas circunstancias, como traumatismos severos, sepsis… a partir de los grupos aminos de los alimentos. Su importancia se debe a que es un componente básico del tejido conectivo del tracto gastrointestinal, por tanto, si hay un déficit de este aminoácido, se corre el riesgo de que las mucosas se hagan permeables y se favorezcan las situaciones que hemos mencionado anteriormente. Alimentos que contienen L- glutamina; pollo, pavo, magro de cerdo, espinacas, frutos secos, yogur, quesos frescos.
- Es conveniente añadir a la glutamina, la L arginina que potencia los glóbulos blancos y está implicada en la síntesis de glutatión, y así hacer frente a la debilidad inmunitaria que se produce en un cuadro de permeabilidad intestinal aumentada. Alimentos que contienen L- arginina; carne roja, pollo, cordero, marisco, ajos, cebolla, espárragos, lechuga, pepino, almendras crudas.
- Tanto la glutamina como la arginina se pueden comprar como complementos dietéticos, la dosis y posología debe estar supervisada por un especialista.
- Por otro lado, el xiloglucano ha demostrado su utilidad en la mejora de la permeabilidad intestinal, al aumentar la cantidad y la calidad de la capa de moco de la barrera intestinal. Actualmente hay un producto sanitario comercializado que contiene xiloglucano, prebióticos y proteínas vegetales, que ha demostrado eficacia en este escenario.